Перейти к:
Мейбография при дисфункции мейбомиевых желез с помощью цифровой биомикроскопии
https://doi.org/10.33791/2222-4408-2022-4-42-47
Аннотация
Синдром сухого глаза (ССГ) – одно из самых распространенных состояний, с которым сталкиваются офтальмологи в практике. В настоящее время в качестве ведущей причины развития ССГ специалисты рассматривают дисфункцию мейбомиевых желез. Это состояние характеризуется обструкцией выводных протоков мейбомиевых желез и/или изменениями в их железистом секрете, что способствует нарушению стабильности слезной пленки и провоцирует воспалительный процесс глазной поверхности.
Целью публикации является знакомство врачей-офтальмологов и оптометристов с порядком проведения мейбографии – диагностического метода, который позволяет качественно и количественно оценить состояние мейбомиевых желез и определить степень их дисфункции.
В первой части практикума представлены анатомические аспекты нормального строения мейбомиевых желез. Во второй части описаны методы исследования мейбомиевых желез. В третьей части представлен алгоритм проведения мейбографии с интерпретацией полученных результатов.
Для цитирования:
Зенкова Е.С. Мейбография при дисфункции мейбомиевых желез с помощью цифровой биомикроскопии. The EYE ГЛАЗ. 2022;24(4):42-47. https://doi.org/10.33791/2222-4408-2022-4-42-47
For citation:
Zenkova E.S. Meibography in meibomian gland dysfunction with digital biomicroscopy. The EYE GLAZ. 2022;24(4):42-47. (In Russ.) https://doi.org/10.33791/2222-4408-2022-4-42-47
Распространенность синдрома сухого глаза (ССГ) неуклонно растет. Если в 1980 г. ССГ был выявлен почти у 30% пациентов офтальмологического профиля, то к настоящему времени этот показатель превышает 45% [1][2]. Одной из основных причин развития ССГ является дисфункция мейбомиевых желез (ДМЖ), отвечающих за выработку компонентов липидного слоя слезной пленки, препятствующего испарению слезной жидкости с поверхности роговицы [3].
I. Строение мейбомиевых желез
Мейбомиевы железы – это голокриновые сальные железы, расположенные в тарзальных пластинках верхних и нижних век. Их секреторный продукт – мейбум – содержит липиды и образует самый внешний слой слезной пленки [4]. Распространяясь по водному слою пленки, липидный компонент стабилизирует ее и защищает от избыточного испарения (рис. 1). Также секрет способствует более плотному смыканию век во время сна. Выделяется мейбум на край века за счет мышечного сокращения во время моргания.
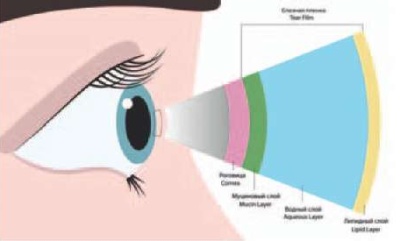
Рис. 1. Строение слезной пленки
Fig. 1. The structure of the tear film
Железы располагаются в хряще верхнего и нижнего века параллельно друг другу в один ряд с равномерными промежутками. Количество и объем желез в верхнем веке больше, чем в нижнем: 30–40 желез длиной до 5,5 мм в верхнем веке и по 20–30 желез длиной до 2 мм в нижнем веке. Количество желез и их длина напрямую зависят от возраста пациента. С возрастом край века утолщается, выводные протоки сужаются, снижается тонус мышечных волокон мышцы Риолана, усиливается неоваскуляризация и происходит смещение линии Marx (граница соединения тарзальной конъюнктивы с кожей века). Каждая железа состоит из 10–15 секреторных ацинусов (структурная единица железы) и из центрального и боковых выводных протоков (рис. 2 А, В). Их изменения могут привести к ДМЖ.
ДМЖ – хроническая диффузная патология, обычно характеризующаяся обструкцией выводных протоков или качественными/количественными изменениями секреции желез. Ее следствием может стать нарушение слезной пленки, симптомы раздражения глаз, клинически выраженное воспаление и заболевания поверхности глаз.
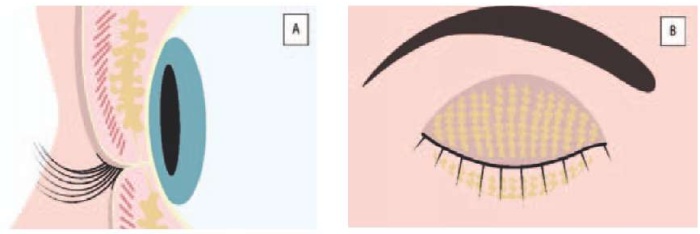
Рис. 2. Расположение мейбомиевых желез в веке. Сагиттальная плоскость (А) и фронтальная плоскость (В)
Fig. 2. Location of the meibomian glands in the eyelid. Sagittal plane (A) and frontal plane (B)
II. Диагностика дисфункции мейбомиевых желез
Для диагностики ДМЖ важно обращать внимание на такие характеристики, как структура и функция железы.
Диагностика ДМЖ включает в себя ряд исследований:
- биомикроскопию,
- оценку стабильности слезной пленки: проба Норна,
- оценку слезопродукции: проба Ширмера,
- мейбографию.
Биомикроскопия
При биомикроскопии производится оценка век с акцентом на выводные отверстия мейбомиевых желез, оценка консистенции и природы мейбума, оценка слезной пленки и глазной поверхности. При осмотре свободного края век следует обращать внимание на гладкость, округление заднего ребра края век, его кератинизацию. Внимательно осматриваются ресницы на предмет наличия «муфт».
Проба Норна (время разрыва слезной пленки, ВРСП)
Для проведения пробы необходимо окрасить слезную жидкость флюоресцеином. Для этого пациента просят посмотреть вниз, и врач прикасается полоской флюоресцеина к верхненаружному квадранту конъюнктивы (рис. 3). Осмотр проводится в синем свете с желтым фильтром. Врач просит пациента один раз моргнуть, а затем не моргать так долго, насколько это возможно (рис. 4). Задача исследования – зафиксировать время первого разрыва слезной пленки (рис. 5). В норме первый разрыв должен наблюдаться не ранее 10-й секунды. Если нарушение целостности слезной пленки произошло раньше этого времени – диагностируют нестабильность слезной пленки.
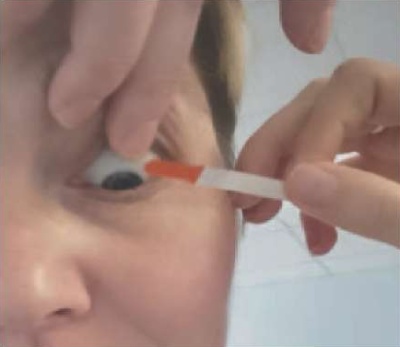
Рис. 3. Окрашивание флюоресцеином
Fig. 3. Fluorescein staining
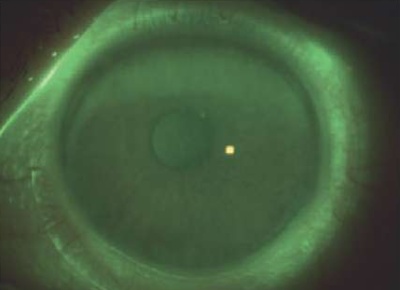
Рис. 4. Окрашенная флюоресцеином роговица и конъюнктива
Fig. 4. Fluorescein stained cornea and conjunctiva

Рис. 5. Первые разрывы слезной пленки
Fig. 5. The first tears in the tear film
Проба Ширмера
Проба проводится с помощью полоски фильтровальной бумаги с загнутым краем, которую погружают в конъюнктивальный мешок за нижнее веко, ближе к наружному краю глаза (рис. 6). Место сгиба полоски располагается на краю века, при этом контакта бумаги с роговицей быть не должно. Пациента просят закрыть глаза и побыть в таком положении в течение пяти минут. По истечении этого времени проводят оценку протяженности увлажненного отрезка полоски: в норме полоска должна пропитаться слезой на 15–20 мм.
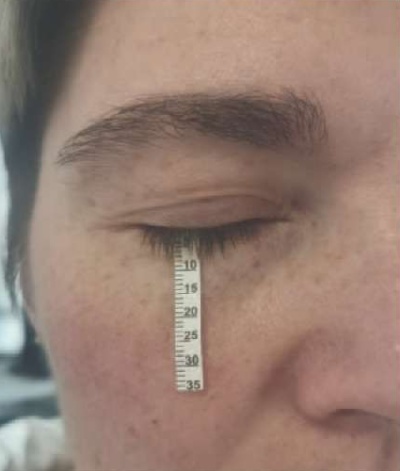
Рис. 6. Проба Ширмера
Fig. 6. Schirmer test
Длина увлажненной полоски болеe 20 мм расценивается как избыточность слезопродукции, менее 15 мм – как недостаточность. Недостаточность слезопродукции по степеням представлена в табл. 1.
Для предотвращения рефлекторного слезотечения у пациента при подозрении на ССГ проведение пробы возможно в условиях капельной анестезии.
Таблица 1. Оценка результатов пробы Ширмера
Table 1. Evaluation of the Schirmer test results
Длина увлажненной полоски | Результат слезопродукции |
10–14 мм | Незначительное снижение (легкая степень) |
5–9 мм | Умеренное снижение (средняя степень) |
Менее 5 мм | Выраженное снижение (тяжелая степень) |
III. Алгоритм проведения мейбографии на цифровой щелевой лампе
Мейбография – метод исследования мейбомиевых желез, разработанный для визуализации их морфологии in vivo, позволяющий проводить микроскопическое исследование структуры мейбомиевых желез с применением различных диагностических приборов.
Для проведения мейбографии необходимо освоить технику выворачивания верхнего века. Верхнее веко выворачивают пальцами рук, а для осмотра верхней переходной складки можно воспользоваться стеклянной или ватной палочкой. При взгляде пациента вниз большим пальцем левой руки приподнимают верхнее веко. Большим и указательным пальцами правой руки захватывают ресничный край верхнего века, оттягивают его вниз и вперед. При этом под кожей века очерчивается верхний край хрящевидной пластинки, на который надавливают большим пальцем левой руки или стеклянной (ватной) палочкой, а пальцами правой руки в этот момент заводят вверх нижний край века и перехватывают его большим пальцем левой руки, фиксируют за ресницы и прижимают к краю орбиты (рис. 7). Правая рука при этом остается свободной для манипуляций.
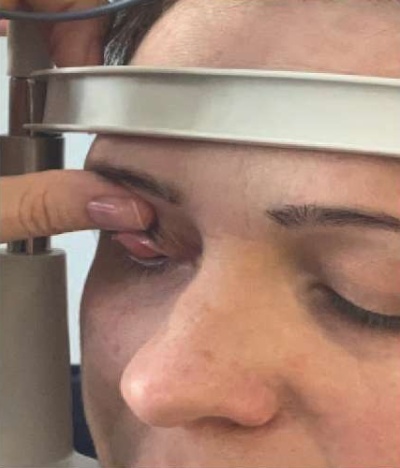
Рис. 7. Зафиксированное вывернутое верхнее веко
Fig. 7. Fixed everted upper eyelid
Для выворачивания нижнего века достаточно слегка оттянуть веко вниз большим пальцем руки врача при одновременном повороте глаза пациента вверх (рис. 8).

Рис. 8. Зафиксированное нижнее веко
Fig. 8. Fixed lower eyelid
Проведение мейбографии осуществляется на щелевой лампе компании MediWorks с инфракрасным светом и встроенным модулем диагностики ССГ.
Выполнение мейбографии проводится при 10-кратном увеличении. Для захвата бо́льшей площади визуализации можно выбрать 6-кратное увеличение, однако в этом случае придется пожертвовать качеством изображения.
Алгоритм проведения мейбографии
- Переключить щелевую лампу в инфракрасный режим. Это можно сделать либо в интерфейсе программы, либо непосредственно на щелевой лампе (рис. 9, 10).
- Выставить регулятор яркости на минимум.
- Сделать несколько снимков вывернутых век без бликов (рис. 11).
- В режиме просмотра сделанных фото нажать на символ «кисточка» (рис. 12).
- Из предложенного инструментария выбрать «глаз».
- Выбрать увеличение, на котором проведено исследование, и глаз (правый или левый) (рис. 13).
- Выделить вручную интересующую область (рис. 14).
После выделения области исследования программа автоматически произведет оценку и анализ. Информация по потерям желез и степени атрофии находится в левом верхнем углу снимка.
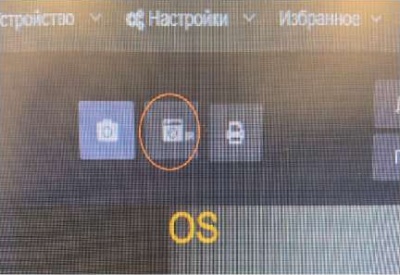
Рис. 9. Выбор инфракрасного режима в щелевой лампе
Fig. 9. Selection of the infrared mode in the slit lamp

Рис. 10. Переключение в инфракрасный режим на блоке ЩЛ
Fig. 10. Switching to infrared mode on the block of slit lamp
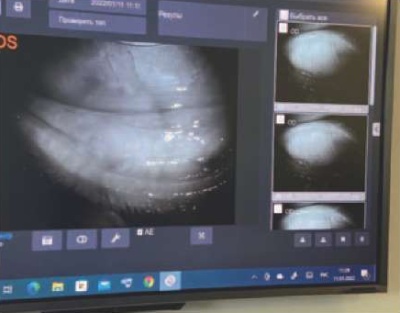
Рис. 11. Снимок вывернутого нижнего века
Fig. 11. An image of an everted lower eyelid

Рис. 12. Выбор инструмента «кисточка»
Fig. 12. Choice of brush tool
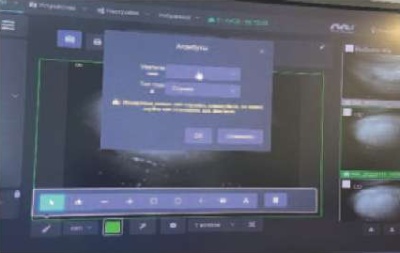
Рис. 13. Выбор увеличения и глаза
Fig. 13. The choice of zoom and the eye
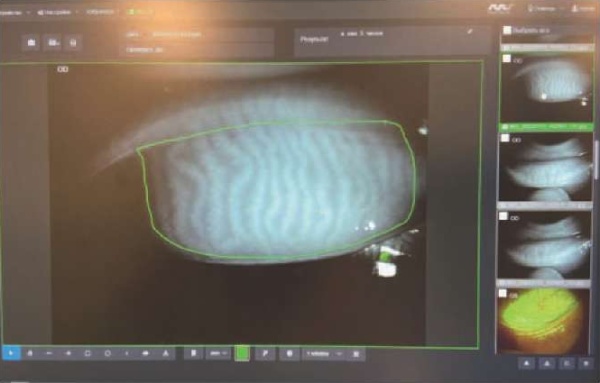
Рис. 14. Выделенная вручную область для последующего анализа
Fig. 14. A manually selected area for later analysis
Интерпретация результатов
При мейбографии в норме протоки и железы визуализируются в виде «клавиш пианино» (рис. 15). На изображении, полученном с помощью специального модуля, мейбомиевы железы – засветленные, протоки мейбомиевых желез – затемненные. Измененные железы выглядят извилистыми, расширенными или атрофированными.

Рис. 15. Визуализированные протоки и железы, автоматический анализ
Fig. 15. Visualized ducts and glands, automatic analysis
С помощью программного обеспечения, интегрированного в щелевую лампу модуля для инфракрасной мейбографии, производится расчет потерь мейбомиевых желез и степень их дисфункции по соотношению засветленных/затемненных участков друг к другу. В левом верхнем углу снимка располагаются данные анализа проведенного исследования:
- количество сохранных желез,
- количество измененных желез,
- степень ДМЖ.
В базовую комплектацию программы входит линейка, которая позволяет вручную измерить длину протоков, посчитать их количество, оценить архитектонику.
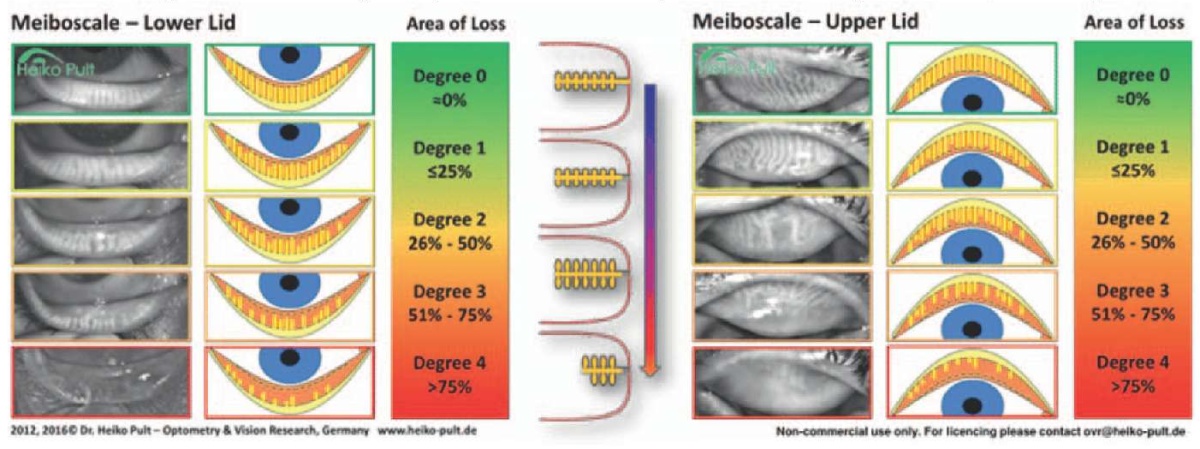
Альтернативным вариантом оценки степени ДМЖ является сравнение полученного на щелевой лампе изображения с таблицей, разработанной оптометристом Гейко Пультом (табл. 2). По таблице степень ДМЖ определяется в зависимости от выраженности застоя секрета в протоках желез:
- 0-я степень: указывает на отсутствие застойных явлений (0% потерь желез);
- 1-я степень: третья часть желез закупорена (до 25% потерь);
- 2-я степень: поражена половина всех протоков (от 26 до 50% потерь);
- 3-я степень: большая часть протоков закупорена (от 51 до 75% потерь);
- 4-я степень: застой секрета желез, расширение устьев выводных протоков, гиперемия и воспаление окружающих тканей (более 75% потерь).
Таблица 2. Степень дисфункции мейбомиевых желез, оптометрист Гейко Пульт. Источник изображения: https://heiko-pult.de/
Table 2. The degree of meibomian gland dysfunction. Meiboscale, Dr Heiko Pult. Image source: https://heiko-pult.de/
Заключение
Мейбография – бесконтактная, информативная, легко осваиваемая методика, позволяющая неинвазивно обследовать мейбомиевы железы. Данный метод может быть применим для оценки структуры и состояния мейбомиевых желез как при первичном осмотре, так и при наблюдении в динамике на фоне проводимого лечения ССГ.
Визуализация мейбомиевых желез с помощью мейбографии улучшает качество медицинской помощи, оказываемой пациентам с ДМЖ, поскольку дает возможность диагностики состояния на раннем этапе. Реализация мейбографии в практике врача-офтальмолога, вероятно, позволит по-новому взглянуть на патофизиологию заболеваний мейбомиевых желез, а также повысить ее вклад в диагностику и оценку лечения ССГ.
Список литературы
1. Бржеский В.В., Астахов Ю.С., Кузнецова Н.Ю. Заболевания слезного аппарата. Пособие для практикующих врачей. Изд. 2-е, испр. и доп. СПб: Изд-во НЛ, 2009.108 с.
2. Бржеский В.В., Сомов Е.Е. Роговично-конъюнктивальный ксероз (диагностика, клиника, лечение). СПб: «Левша», 2003. 119 с.
3. Майчук Ю.Ф., Миронкова Е.А. Классификация дисфункции мейбомиевых желез, сочетающейся с синдромом сухого глаза, патогенетические подходы в комплексной терапии. Клиническая офтальмология. 2007;8(4):169.
4. Рикс И.А., Труфанов С.В., Бутаба Р. Современные подходы к лечению дисфункции мейбомиевых желез. Вестник офтальмологии. 2021;137(1):130–136. https://doi.org/10.17116/oftalma2021137011130
Об авторе
Е. С. ЗенковаРоссия
Зенкова Елена Сергеевна, врач-офтальмолог, научный сотрудник
125438, Москва, ул. Михалковская, д. 63б, стр. 4
Рецензия
Для цитирования:
Зенкова Е.С. Мейбография при дисфункции мейбомиевых желез с помощью цифровой биомикроскопии. The EYE ГЛАЗ. 2022;24(4):42-47. https://doi.org/10.33791/2222-4408-2022-4-42-47
For citation:
Zenkova E.S. Meibography in meibomian gland dysfunction with digital biomicroscopy. The EYE GLAZ. 2022;24(4):42-47. (In Russ.) https://doi.org/10.33791/2222-4408-2022-4-42-47




























